Đây là ca can thiệp có mức độ rủi ro cao do vị trí tác động phức tạp, đòi hỏi kinh nghiệm và sự tập trung cao độ của ê-kip thực hiện.
Bệnh nhân Đ.V.T (82 tuổi, sống tại Hà Nội), có tiền sử từng đặt 2 stent mạch vành cách đây 8 năm. Theo lời kể của bệnh nhân, ngày 4/11, ông thấy cơn đau tức vùng ngực trái, lan ra sau lưng, lên vai và cánh tay trái, tê dọc cánh tay, kèm cảm giác khó thở. Sang ngày 5/11, cơn đau ngực càng nặng lên, ông được người thân đưa đến Bệnh viện Hồng Ngọc cấp cứu.
Qua thăm khám, khai thác tiền sử bệnh, làm xét nghiệm máu, điện tim đồ, siêu âm tim… các bác sĩ nhận định ông có dấu hiệu của cơn nhồi máu cơ tim cấp. Thực hiện chụp mạch vành kết quả cho thấy rõ bệnh nhân bị tái hẹp động mạch vành tại vị trí thân chung, đoạn chia nhánh – nơi từng đặt stent trước đây.
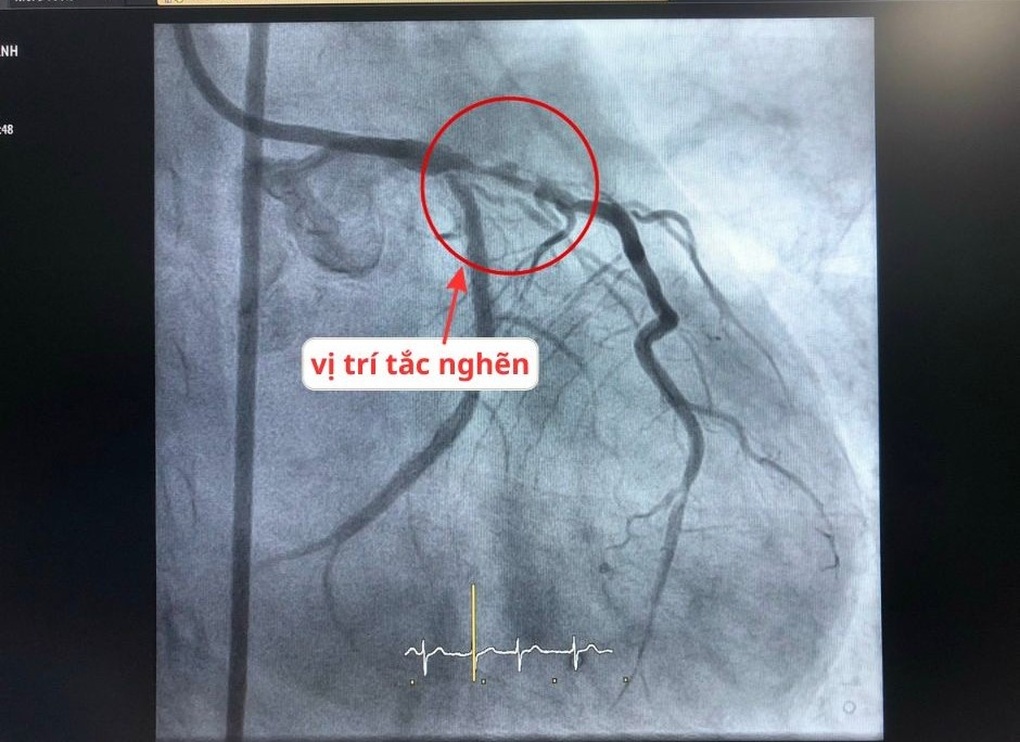
Cụ thể, thân chung hẹp đến 70%, sau đó chia nhánh thì một nhánh đã tái hẹp trong stent cũ tới 99%, một nhánh tái hẹp 90%. Bên cạnh đó, thân chung đang phải cấp máu bù cho vùng cơ tim được nuôi bởi động mạch vành phải đã tắc hoàn toàn mạn tính từ lâu.
Chị T.H, con gái bệnh nhân chia sẻ: “Thấy bố có biểu hiện đau tức ngực nhưng gia đình tôi cũng không nghĩ ông bị nhồi máu cơ tim vì đã từng đặt stent trước đó rồi. Không ngờ là stent cũ lại bị tái hẹp nặng như vậy, lại thêm tắc một vị trí khác nữa khiến tình hình nghiêm trọng hơn”.
Xử lý “tắc hẹp thân chung” khó chồng thêm khó
Trước tình hình phức tạp của ca bệnh, các bác sĩ nhanh chóng hội chẩn và quyết định tái thông cùng lúc thân chung cũng như hai nhánh để nhanh chóng giúp dòng chảy nuôi tim trở về trạng thái bình thường.

Ths.Bs Nguyễn Văn Hải, Trưởng trung tâm Can thiệp tim mạch Bệnh viện Đa khoa Hồng Ngọc, người chủ trì ca can thiệp đặt stent (thủ thuật thường được thực hiện để điều trị các bệnh mạch vành cũng như xử trí trường hợp nhồi máu cơ tim cấp) cho bệnh nhân Đ.V.T cho biết: “Tắc hẹp thân chung là 1 trong 3 loại khó trong can thiệp tim mạch vì đây là đầu nguồn chảy của dòng máu nuôi tim, nếu bị tắc hoàn toàn có thể gây tử vong ngay lập tức. Hơn nữa, bệnh nhân bị tổn thương chia nhánh do tái hẹp nền stent cũ nên việc can thiệp rất khó khăn”.
Có thể khẳng định, đây là một ca can thiệp tim mạch phức tạp, chỉ một sơ suất nhỏ cũng có thể đe dọa đến tính mạng bệnh nhân.
Ca can thiệp kéo dài hơn 1 giờ đồng hồ. Với kinh nghiệm và chuyên môn cao của ê-kip bác sĩ cùng sự hỗ trợ của máy chụp mạch vành số hóa xóa nền DSA, bệnh nhân được cứu sống. Cả 2 stent được đặt chính xác và an toàn bằng kỹ thuật Culotte stent.

Bệnh nhân chụp ảnh cùng bác sĩ trước khi ra viện (Ảnh: BV Hồng Ngọc).
Đã đặt stent vẫn cần cảnh giác nguy cơ tái hẹp mạch vành
Đặt stent là phương pháp điều trị hiệu quả nhồi máu cơ tim, tắc hẹp mạch vành. Tuy nhiên, không phải đã đặt stent rồi thì sẽ không còn nguy cơ mắc bệnh. Người bệnh có thể bị hẹp mạch vành tại vị trí khác, thậm chí là tái hẹp tại vị trí đã từng đặt stent như trường hợp của bệnh nhân T. kể trên.
“Suốt hơn 10 năm làm nghề, tôi đã gặp không ít trường hợp phải đặt thêm nhiều stent sau lần đặt đầu tiên. Do đó, sau mỗi ca can thiệp thành công, tôi đều nhắc nhở bệnh nhân phải ăn uống, sinh hoạt điều độ, uống thuốc đều đặn theo đơn của bác sĩ để tránh bị tắc, hẹp vị trí mới cũng như tránh tái hẹp ở vị trí cũ. Đặc biệt, khi có các biểu hiện như đau ngực, khó thở… cần đi khám tim mạch ngay để được điều trị kịp thời, tránh biến chứng nguy hiểm có thể đe dọa tính mạng”, bác sĩ Hải nhấn mạnh.
Ths.Bs Nguyễn Văn Hải – Trưởng trung tâm Tim mạch can thiệp Bệnh viện Đa khoa Hồng Ngọc có hơn 10 năm kinh nghiệm về can thiệp tim mạch, đặc biệt là đặt stent tại các bệnh viện lớn:
– Nguyên Phó trưởng khoa Tim mạch Bệnh viện Xanh Pôn Hà Nội
– Thực hành tim mạch can thiệp tại Viện Tim mạch Quốc gia (Bệnh viện Bạch Mai)
– Chủ tịch hội đồng khoa học, Phó giám đốc bệnh viện, Trưởng khoa Nội tim mạch Bệnh viện Đa khoa Hợp Lực
